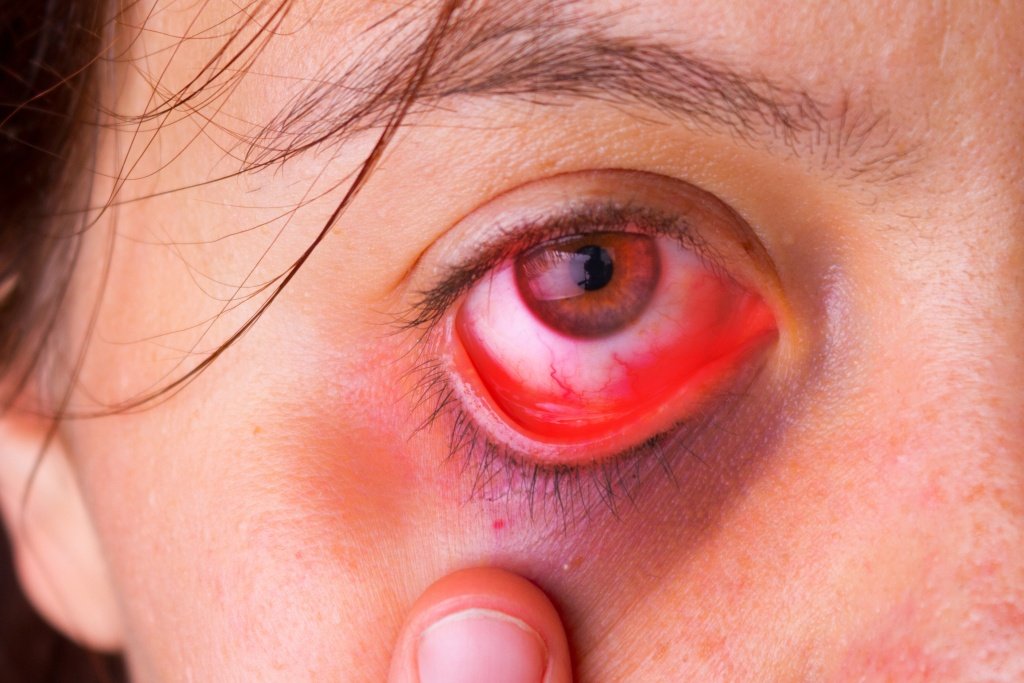
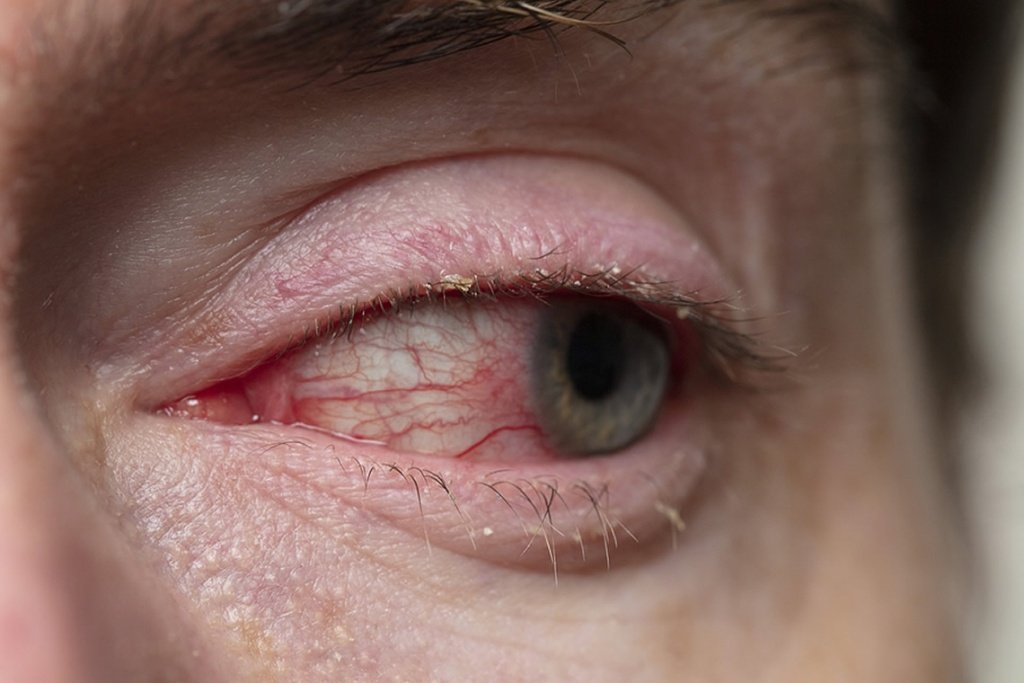
 Склерит
СклеритГлазное яблоко снаружи покрыто плотной соединительнотканной оболочкой — склерой. Она состоит из трех слоев, выполняет каркасную и защитную функцию. При попадании микроорганизмов или действии других неблагоприятных факторов развивается воспаление оболочки, которое называют склеритом. Патология вызывает боль и дискомфорт, а без лечения может привести к перфорации склеры и поражению других структур глаза. Чтобы справиться с болезнью и избежать опасных осложнений, необходимо вовремя обратиться на консультацию к офтальмологу.

Причины склерит
 Склерит
СклеритДругие причины болезни:
- острые и хронические инфекционные заболевания;
- контактное распространение патогенных микроорганизмов при конъюнктивите, кератите, блефарите;
- аллергические реакции;
- нарушения обмена веществ;
- травмы глазного яблока;
- побочные эффекты химиотерапии.
Более 50% случаев склерита считаются идиопатическими, поскольку точную причину болезни не удается установить. В группе риска развития патологии находятся женщины в возрасте 30-50 лет, что обусловлено высокой частотой аутоиммунных и гормональных нарушений у этой категории пациенток.
Симптомы склерит
В отличие от эписклерита, который поражает только наружный слой фиброзной оболочки и протекает с невыраженными признаками, склерит характеризуется яркими клиническими проявлениями. Основные из них:
- сильная боль в пораженном глазу, которая имеет проникающий и сверлящий характер, нарушает повседневную активность и сон;
- интенсивные красно-фиолетовые участки покраснения на поверхности склеры;
- светобоязнь;
- слезотечение;
- плавающие помутнения перед глазами, нечеткость очертаний предметов и другие нарушения зрения.
Виды склерита
По локализации воспалительного процесса склерит подразделяется на передний, промежуточный и задний. В 98% случаев встречается первый вариант болезни, поскольку в переднем отделе склеры расположены сосуды, которые способствуют развитию и прогрессированию воспаления. По клиническим особенностям выделяют диффузное, узелковое и некротизирующее поражение.
Методы диагностики склерит
Основные способы постановки диагноза: сбор жалоб и анамнеза болезни, осмотр глаза визуально и с помощью щелевой лампы. При внимательном изучении поверхности склеры врач определяет признаки воспалительного процесса и устанавливает его вид. Для уточняющей диагностики и выявления осложнений назначают:
- офтальмоскопию — осмотр глазного дна;
- УЗИ глазного яблока;
- тонометрию — измерение внутриглазного давления;
- визометрию и определение полей зрения.
Лабораторные исследования важны для определения причины склерита. Всем пациентам назначают клинический и биохимический анализ крови, при необходимости выполняют исследование маркеров аутоиммунных заболеваний. Диагностику инфекционных факторов поражения склеры проводят по данным бактериологического посева, серологических реакций.
рекомендуем записаться на прием к врачу, чтобы исключить риски
Методы лечения склерит
При поражении склеры используется комбинированная противовоспалительная терапия. Пациентам назначают топические и системные глюкокортикостероиды, препараты из группы НПВС. По показаниям используют противоаллергические медикаменты, иммуносупрессанты из категории цитостатических лекарств и моноклональных антител. Для усиления эффекта некоторые препараты вводят инъекционно вблизи очага воспаления.
Поскольку склерит часто возникает как симптом системных нарушений в организме, для его ликвидации необходимо обнаружить и лечить первопричину. Таким пациентам потребуется консультация ревматолога, аллерголога-иммунолога и других профильных специалистов, чтобы подобрать терапию при обострении хронической патологии.
Лечение неосложненных форм заболевания занимает в среднем 10-14 дней, завершается полным выздоровлением без снижения зрительной функции.При некротизирующем склерите, угрозе перфорации и других осложнениях может потребоваться хирургическое вмешательство, пересадка склеральной ткани.